- Dentistetic
- 56 1063 1272
Cirugía de ATM, bajo Sedación Endovenosa Consciente
Cirugía funcional de la articulación temporomandibular con sedación endovenosa consciente (SEC), en el tratamiento quirúrgico de lesiones internas con la técnica MoMo. Presentación de 4 casos clínicos
El objetivo principal de este estudio es la evaluación funcional del desarreglo interno de la articulación temporomandibular (ATM) así como el desplazamiento anterior del disco, con o sin reducción, durante la cirugía abierta, utilizando sedación endovenosa consciente, con movimientos naturales de apertura y cierre del paciente y la corrección del problema con la plicación disco-cóndilo o la discoplastia; siendo lo más importante la comprobación del resultado funcional del disco durante el mismo procedimiento; ya que esta condición no puede lograrse con anestesia general.
Antecedentes
En 1986, el Dr. Molina Moguel junto con el Dr. García López y cols. desarrollaron una técnica de sedación endovenosa que permitiera realizar procedimientos quirúrgicos que habitualmente se realizan bajo anestesia general mediante la utilización de neuroleptoanalgesia que combina la acción analgésica de un agente morfínico (citrato de fentanil) con la acción tranquilizante de un neruoléptico (dehidrobenzoperidol), adicionando los efectos sedantes y amnésicos del diazepam, lo que brinda a los pacientes seguridad, estabilidad fisiológica, analgesia adecuada, sedación y fácil recuperación y al cirujano facilidad para operar. En su estudio aplicaron la técnica a 50 pacientes de los cuales 90% obtuvo excelentes resultados.[1]
Sabemos que cuando un paciente está bajo anestesia general, los relajantes musculares causan una posición condilar posterior más que en el paciente consciente, por ende el cirujano debe manipular la mandíbula para localizar la posición del disco articular, la cual se ve afectada por el uso de estos relajantes musculares durante la anestesia general provocando una posición anómala en dicho disco. El uso de la sedación consciente provee al paciente la habilidad de seguir órdenes, lo que nos da la ventaja de apreciar los movimientos fisiológicos que a su vez nos permite observar objetivamente la posición correcta del disco.
En 1988, en el Congreso de la Asociación Europea de Cirugía Cráneo-Maxilofacial que se llevó a cabo en Atenas, Grecia, durante el cual el Dr. Molina Moguel presentó los resultados obtenidos en 15 pacientes con diagnóstico de desarreglo interno que fueron operados bajo sedación endovenosa consciente y anestesia local (YouTube, Cirugía funcional de la articulación temporomandibular bajo sedación endovenosa, técnica MoMo) se estudiaron los problemas internos de la articulación temporomandibular usando la artrografía como medio de diagnóstico para determinar el tratamiento quirúrgico. En este artículo se estudian las posibilidades de la cirugía abierta de la ATM mediante el uso de sedación endovenosa y anestesia local, se presenta el seguimiento de 15 pacientes con diagnóstico de desplazamiento anterior del disco; este diagnóstico fue comprobado por medio de artrografías y la historia clínica con los signos y síntomas de los problemas internos de la articulación temporomandibular; los pacientes estudiados fueron 90% femeninos y 10 % masculinos; en todos los casos el problema fue unilateral; todas las cirugías se hicieron con la técnica de sedación endovenosa, 14 con plicación de disco y una menisectomía; los resultados se transcribieron a un cuestionario, determinando así el dolor postoperatorio y los movimientos funcionales de cada uno de los pacientes con excelentes resultados. En conclusión, encontramos que esta técnica de sedación endovenosa es una alternativa más para el tratamiento quirúrgico de los problemas internos y que es la única forma de poder observar los problemas, corregirlos quirúrgicamente y comprobar el resultado final durante la cirugía funcional.[2]
Alastair N. Goss y cols. (Lanbert de Bont [Países Bajos], Ki Murakami [Japón], Joe Piechuch [EUA], JL Molina Moguel [América Latina], K Kuruta [Japón], Kevin Mc. Bride [EUA], A Holmlund [Suecia]), en un consenso de 100 expertos en cirugía de articulación temporomandibular, en 1992, reportaron que en el estadio I (temprano) 70% de los expertos dijo que en este caso no operan, el 30% restante realizaría procedimientos como lavado y lisis con artroscopia o plicación del disco con cirugía abierta o artroscopia. En el estadio II (temprano intermedio) 95% de los expertos expresó que en este caso harían cirugía, 72% harían un procedimiento de lavado y lisis o la reposición del disco articular. En el estadio (intermedio) de la clasificación de Wilkes, 96% de los expertos operaría en este caso; aquéllos que realizaran un procedimiento artroscópico harían también un lavado y lisis. 52% de los expertos afi rmó que en una cirugía abierta haría una reposición del disco; 16% de los expertos optó por una disectomía sin reposición autóloga del disco y 12% haría una disectomía con reposición autóloga del disco. En el estadio IV (estadio intermedio avanzado), 97% de los expertos operaría en este caso y hubo opiniones diversas en cuanto a quienes realizarían una artroscopia con lavado y lisis y aquellos que realizarían una cirugía abierta; 46% haría reposición del disco, 42% disectomía y 45% de los expertos, rasurado condilar. En el estadio V (estadio tardío) todos los expertos manifestaron que en este estadio operarían, muy pocos expertos harían lavado y lisis y 23% de los artroscopistas realizarían contorneamiento del hueso con intento de reparar. 85% removería el disco y de éstos 25% no remplazaría el disco con material autólogo (39%) o material aloplástico (16%) y el restante no reemplazaría el disco. 60% haría un rasurado condilar y 16% realizaría una reconstrucción de la articulación, ya sea con material autólogo o aloplástico. No hay ningún reporte de las cirugías de lesiones internas bajo sedación endovenosa (SEC).[3]
En el año 2011 Stassen y cols. reportaron 22 casos de eminectomía bajo sedación consciente, resaltando la ventaja de no exponer al paciente a los riesgos que implica el uso de anestesia general y los beneficios de tener una comunicación con el paciente en el transoperatorio, quien puede informarnos sobre la percepción de los movimientos, las limitaciones y los ruidos articulares durante la cirugía.[4]
Materiales y Métodos
Se operaron 4 pacientes, 3 femeninos y 1 masculino de entre 17 años y 61 años de edad con una media de 47 años. Las articulaciones afectadas fueron 3 derechas y 1 izquierda y todas con un diagnóstico comprobado a través de resonancia magnética de desplazamiento anterior del disco sin reducción. A todos ellos se les realizó registros preoperatorios y postoperatorios a los 4 meses de la cirugía a través de historia clínica, tomando en cuenta:
1. Dolor de acuerdo con la escala análoga de percepción del dolor.
2. Apertura bucal.
3. Ruidos articulares.
4. Desviación de la apertura bucal.
5. Lesión al nervio facial postoperatoria.
6. Resonancia magnética preoperatoria para confirmar el diagnóstico clínico y postoperatorio a los 4 meses para comprobar la posición del disco articular después de la cirugía.
Todos los pacientes fueron tratados mediante sedación endovenosa consciente utilizando midazolam y fentanil y se infiltró en la zona a operar lidocaína con epinefrina al 2%, se utilizó en 2 de ellos un abordaje preauricular convencional y en los otros 2 un abordaje preauricular con modificación para ritidectomía; a 3 de los pacientes se les realizó discoplastia y a 1 de ellos plicación disco-condilar.
Cirugía Funcional
Discoplastia
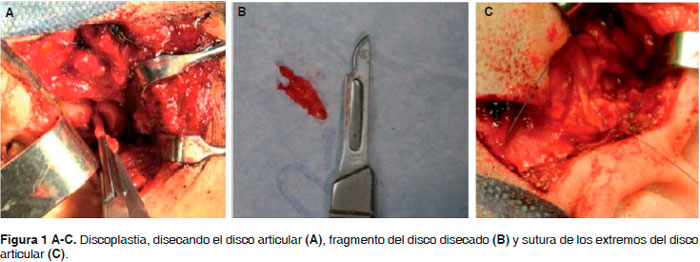
En el procedimiento quirúrgico de discoplastia se realiza incisión preauricular, se diseca por planos según describe Ellis hasta llegar a la capa superficial de la fascia temporal profunda, se incide a 45 grados hasta llegar al arco cigomático, se expone la eminencia articular, se localiza la cápsula a la que se le realiza una incisión en «T», se accede al espacio superior e inferior. Una vez localizado el disco articular se le pide a la paciente realice movimientos de apertura y cierre bucal corroborando transquirúrgicamente el desplazamiento anterior del disco sin reducción, se procede a la discotomía en forma de cuña realizando hemostasia y colocando anestésico de refuerzo, se sutura con Nylon 3-0 puntos simples y se recoloca en una posición más posterior, se solicita a la paciente realice movimientos de apertura y cierre y se comprueba la correcta localización del disco, procediendo a suturar por planos. (Figura 1 A-C).
Plicación disco-condilar
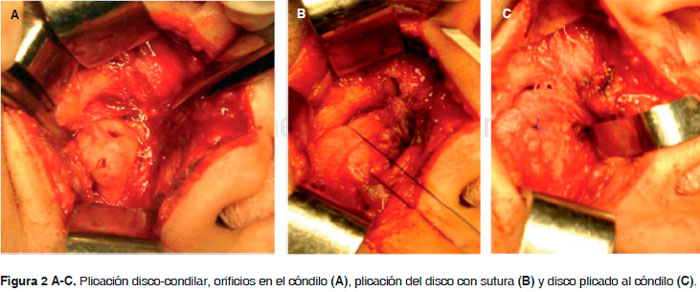
Se inicia el procedimiento mediante una incisión tipo ritidectomía preauricular, se diseca por planos protegiendo la arteria y vena temporal superficial, se realiza disección hasta llegar a la capa superficial de la fascia temporal profunda, la cual se incide a 45 grados, exponiendo el arco cigomático, se diseca con legra fina hasta llegar a la eminencia articular localizando la cápsula articular la cual se incide para exponer el espacio articular superior, posteriormente se expone el espacio articular inferior y se libera el disco articular y se le pide al paciente realizar movimientos de apertura y cierre corroborando el desplazamiento anterior del mismo sin reducción procediendo a pinzar en su cara lateral un segmento de 3 mm para ser incidido y retirado, se realiza sutura con Nylon 3-0 con puntos simples, con lo que el disco adopta una posición en la cual acompaña al cóndilo, lo que puede verificarse solicitando al paciente movimientos transquirúrgicos voluntarios de apertura y cierre, procediendo a suturar por planos (Figura 2 A-C).
Sedación endovenosa consciente (SEC)
Para la sedación endovenosa se usó el midazolam y fentanil y para la anestesia local la infiltración de lidocaína al 2% con epinefrina 1:100,000.
Casos Clínicos
Caso clínico 1
Paciente masculino de 17 años de edad, el cual cuenta con diagnóstico clínico de desplazamiento anterior de disco sin reducción de articulación temporomandibular derecha de 2 años de evolución, tratado en varias ocasiones mediante artrocentesis, sin mejoría. Presentó una escala visual análoga de dolor (EVA) de 7 puntos.
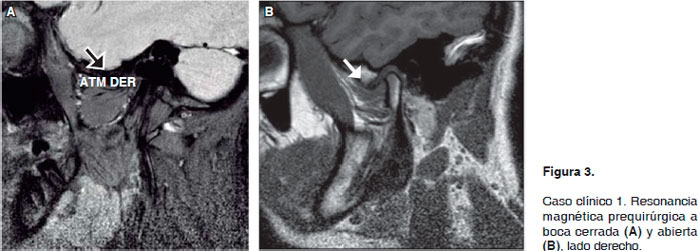
Se realizó tomografía lineal por medio de fluoroscopia encontrando disminución del espacio articular superior de la articulación temporomandibular del lado derecho, sospechando de un desplazamiento anterior del disco; para corroborar el diagnóstico se solicita resonancia magnética en fase dinámica en la que el radiólogo reporta que se aprecian las superficies articulares con densidad ósea adecuada bilateralmente, observando que en la articulación temporomandibular del lado derecho la pérdida del espacio articular superior, así como el desplazamiento anterior del disco articular en la fase dinámica, tanto en boca cerrada como en boca abierta sugiere un desplazamiento anterior sin reducción del disco articular del lado derecho, confirmando el diagnóstico (Figura 3 de resonancia magnética preoperatoria; (A) a boca cerrada y (B) a boca abierta).
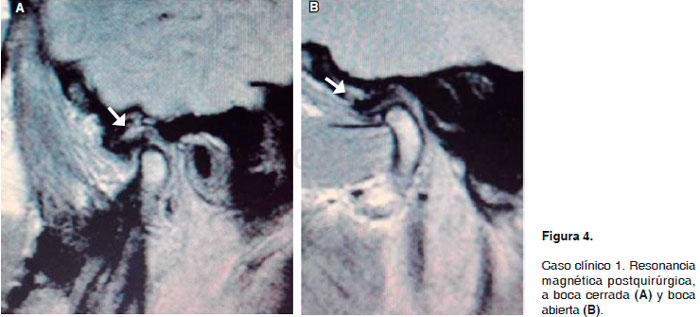
Se planifica procedimiento quirúrgico de discoplastia del lado derecho bajo anestesia local con lidocaína al 2% con epinefrina 1:100,000 y sedación endovenosa con midazolam y fentanil. Se realiza la evaluación a las 24 horas de postoperado, reportando en la escala visual análoga (EVA) de 4 puntos y apertura bucal de 33 mm. Al control semanal reporta EVA de 3 y apertura bucal de 38 mm. Se realiza toma de resonancia magnética a los 4 meses de la cirugía en la que el radiólogo reporta en la articulación temporomandibular operada del lado derecho un espacio articular conservado con una correcta posición del disco articular con adecuado desplazamiento dinámico logrando el objetivo quirúrgico (Figura 4 de resonancia magnética postquirúrgica, (A) a boca cerrada y (B) a boca abierta).
Caso clínico 2
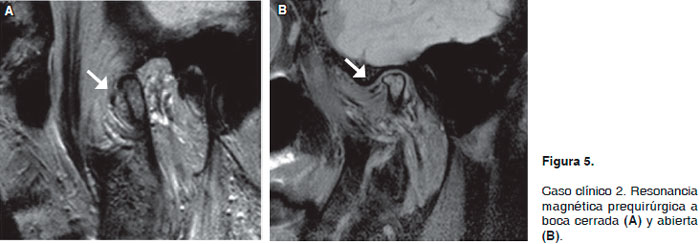
Se trata de paciente femenino de 61 años de edad, la cual cuenta con un diagnóstico clínico de desplazamiento de disco en articulación temporomandibular derecha sin reducción con 15 años de evolución, durante los cuales la paciente fue tratada con guardas oclusales, terapia física, medicación analgésica, artrocentesis y aplicación de toxina botulínica sin mejoría signifi cativa en la sintomatología dolorosa. La paciente presentó apertura oral de 36 mm con desviación hacia el lado derecho sin ruidos articulares. Se realiza resonancia magnética de articulación temporomandibular de manera bilateral con fase dinámica en la que el radiólogo reporta zonas hiperintensas en los cóndilos mandibulares de ambas articulaciones temporomandibulares, lo que sugiere cambios degenerativos en las estructuras óseas (osteoartrosis), con pérdida del espacio articular superior del lado derecho encontrando el disco articular desplazado anteriormente tanto en boca abierta como en boca cerrada en la fase dinámica, motivo por el cual se decide el procedimiento quirúrgico (Figura 5 resonancia magnética preoperatoria (A) boca cerrada y (B) boca abierta).
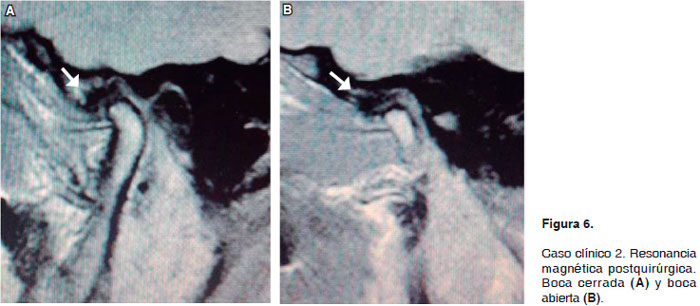
En el postoperatorio inmediato la paciente presentó discreta sintomatología dolorosa con una apertura oral de 24 mm sin desviación de la mandíbula. Se toman fotografías postquirúrgicas a los 4 meses en las cuales presenta apertura bucal de 35 mm y con un EVA de 0, asimismo se hace resonancia magnética de control a los 4 meses de operada en la que el radiólogo reporta que el disco articular operado se encuentra en adecuada posición en la fase dinámica, sin observarse datos de hiperintensidad en la superficie articular del lado derecho (Figura 6 de la resonancia magnética postoperatoria; (A) a boca cerrada y (B) a boca abierta).
Caso clínico 3
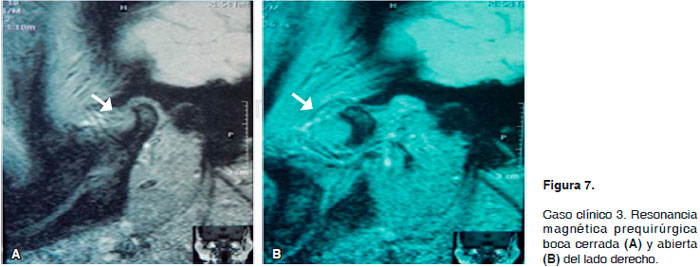
Paciente femenino de 56 años de edad la cual cuenta con un diagnóstico de hiperexcursión condilar de manera bilateral, con 2 años de evolución, durante los cuales no recibió ningún tipo de tratamiento y presentaba sintomatología dolorosa. La paciente acude a nuestro servicio donde inicia tratamiento conservador; se realiza guarda oclusal y se dan analgésicos; se mantiene en observación por un periodo de 3 meses; posteriormente se decide llevar a cabo la artrocentesis bilateral y la colocación de sangre autóloga. Al cabo de 6 meses presenta marcada mejoría en la sintomatología dolorosa y en la hiperexcursión condilar, presentando una apertura oral de 38 mm; al momento de la exploración presenta crepitación en la articulación temporomandibular del lado derecho y se sospecha de perforación de disco articular, motivo por el cual se solicita resonancia magnética de articulación temporomandibular bilateral en fase dinámica. El resultado mostró zonas hiperintensas alrededor de ambos cóndilos mandibulares, lo que sugiere osteofitos y degeneración ósea de manera bilateral. En las superficies articulares del lado derecho, se ven zonas hiperintensas marcadas con pérdida del espacio articular superior y el disco articular del mismo lado se aprecia desplazado anteriormente en fase dinámica, tanto a boca cerrada como abierta, confirmando el diagnóstico clínico, por lo que se programa para procedimiento quirúrgico abierto. (Figura 7 resonancia magnética preoperatoria (A)
boca cerrada y (b) boca abierta).
Se inicia el procedimiento con sedación endovenosa utilizando midazolam y fentanil, se prepara el campo quirúrgico y se realiza la asepsia y antisepsia, se hace el marcaje de la incisión, se infiltra lidocaína al 2% con epinefrina al 1:100,000 y se realiza la incisión por planos iniciando por la piel y el tejido celular subcutáneo, se diseca por planos hasta alcanzar la fascia del temporal y se incide a un ángulo de 45 grados con respecto al arco cigomático y se accede a la cápsula articular la cual se incide en forma de «T», entrando al espacio articular superior y luego al inferior, no se encuentran datos de perforación de disco y se procede a liberarlo. En este momento se le solicita a la paciente realice movimientos de apertura y cierre, observándose clínicamente el desplazamiento anterior del disco sin reducción ni presencia de hiperexcursión condilar. Una vez liberado el disco y posterior al refuerzo con anestésico local, se procede a la discoplastia y a la plicación del mismo con la técnica previamente descrita. Una vez realizada la plicación disco-condilar se solicita a la paciente realice movimientos de apertura y cierre, los cuales presentan una dinámica natural sin el sesgo posible que se produce cuando el cirujano realiza los movimientos mandibulares en pacientes con anestesia general. Se observa adecuada relación de las estructuras óseas, movimientos correctos del disco sin desplazamiento anterior y se procede a la sutura por planos.
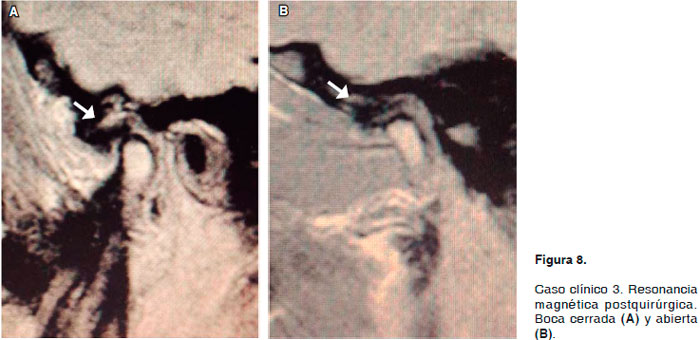
En el postoperatorio inmediato, la paciente se presentó tranquila sin sintomatología dolorosa con discreta limitación en los movimientos en estructuras inervadas por el ramo frontal del nervio facial; se le envía a terapia física para continuar con tratamiento conservador y rehabilitación. Posterior a las terapias de rehabilitación, muestra mejoría en la mímica facial y cuenta con una apertura bucal adecuada y sintomatología dolorosa ocasional EVA 2 puntos. Se toma resonancia magnética de control a los 4 meses de postoperada, en la que el radiólogo reporta que el disco articular de la articulación temporomandibular derecha se observa sin datos de perforación ni atrapamiento del mismo durante los movimientos de apertura y cierre bucal con adecuada posición y con presencia de superficie articular ligeramente hiperintensa, lo que sugiere esclerosis (Figura 8 de la resonancia magnética postoperatoria; (A) a boca cerrada y (B) a boca abierta).
Caso clínico 4
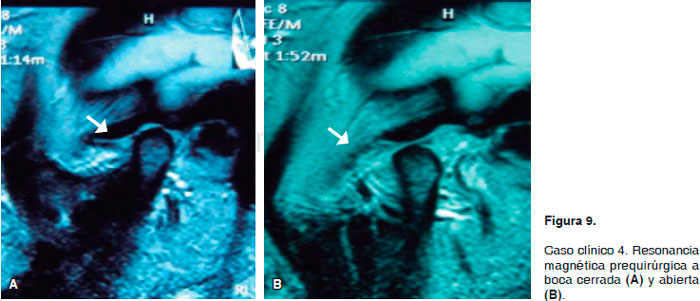
Paciente femenino de 54 años de edad, la cual cuenta con un diagnóstico de desplazamiento anterior de disco articular sin reducción del lado izquierdo y fibromialgia con 4 años de evolución siendo tratada previamente con guarda oclusal, medicamentos, indicaciones de cuidados conservadores y aplicación de toxina botulínica tipo A en 6 ocasiones. A la exploración física la paciente presenta sintomatología dolorosa de 7 puntos de EVA en articulación temporomandibular del lado izquierdo, sin presentar ruidos articulares y con una apertura oral de 33 mm. Se le solicita tomografía lineal de articulación temporomandibular bilateral y resonancia magnética de ATM bilateral en fase dinámica en la que el radiólogo reporta desplazamiento anterior del disco en fase dinámica a boca abierta y boca cerrada, lo que sugiere un desplazamiento anterior del mismo sin reducción del lado izquierdo; hay presencia de zonas hiperintensas en la superficie condilar del mismo lado, lo que indica la presencia de esclerosis y osteofitos, por lo que se procede a programar intervención quirúrgica (Figura 9 resonancia magnética preoperatoria: (A) boca cerrada y (B) boca abierta).
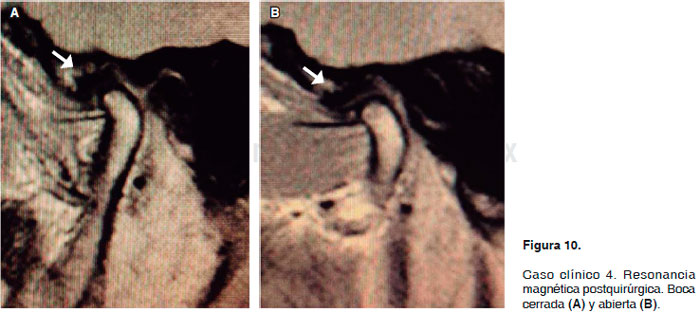
Tras la sedación de la paciente con midazolam y fentanil se procede a la asepsia y antisepsia; una vez infiltrada lidocaína al 2% con epinefrina 1:100,000 se lleva a cabo la incisión preauricular del lado izquierdo, realizando la disección por planos hasta acceder a la cápsula articular. Una vez disecada la cápsula es posible observar el disco y las estructuras óseas; se solicita a la paciente realizar movimientos de apertura y cierre; clínicamente se observa el desplazamiento anterior del disco sin reducción; se decide el punto exacto para la discotomía y se procede a la misma. Seccionado el disco se coloca Nylon 3-0 uniendo los extremos del disco, se solicita nuevamente a la paciente realizar movimientos de apertura y cierre, refiriendo en ese momento sintomatología dolorosa, por lo que se infiltra refuerzo con anestésico local. Una vez comprobados los correctos movimientos del disco articular sin el atrapamiento anterior y sin presencia de fricción entre las estructuras óseas se procede al cierre por planos. En el postoperatorio inmediato la paciente presentó discreto sangrado en la incisión con discreta sintomatología dolorosa en región de la incisión, con movimientos mandibulares conservados sin presencia de chasquidos ni crepitación, refiriendo a los 4 meses en cita de control con EVA de 0 y con movimientos mandibulares adecuados sin ruidos articulares. Se solicita resonancia magnética de control a los 4 meses del postoperatorio en la que el radiólogo reporta que se observa el disco articular de la articulación temporomandibular izquierda con desplazamiento adecuado tanto a la apertura bucal como al cierre, el espacio articular se encuentra conservado con zonas hiperintensas en la superficie condilar, lo que sugiere cambios degenerativos en la superficie articular. (Figura 10 de la resonancia magnética postoperatoria;
(A) a boca cerrada y (B) a boca abierta).
Resultados
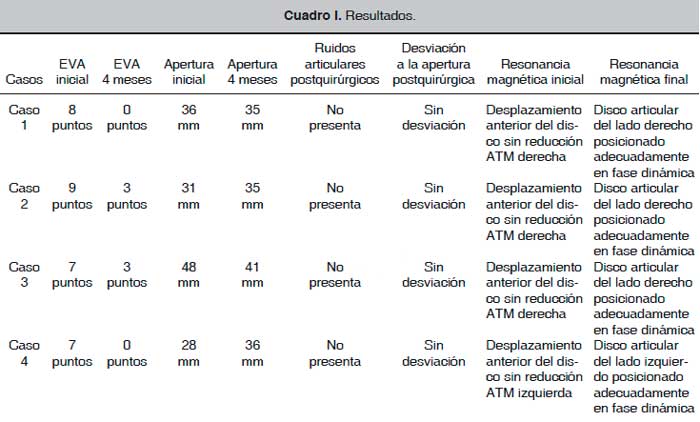
Los resultados obtenidos en los procedimientos quirúrgicos realizados a los pacientes con desarreglos internos muestran la versatilidad y las ventajas de la utilización de sedación endovenosa en tratamientos quirúrgicos de articulación temporomandibular, en los que podemos observar una mejoría en la sintomatología dolorosa a los 4 meses posteriores a la cirugía, así como una apertura oral que se mantuvo prácticamente igual en los pacientes. Ninguno de los pacientes presentó ruidos articulares postquirúrgicos ni desviación mandibular a la apertura, lo que representa una mejoría clínica evidente. En relación con la resonancia magnética pre y postoperatoria puede apreciarse que la posición del disco articular en los 4 casos clínicos después de la cirugía se corrigió después de haber sufrido un desplazamiento anterior del disco sin reducción. (Cuadro I).
Discusión
El uso de la eminectomía en el tratamiento del desplazamiento del disco fue descrita por primera vez por Stassen and Currie en 1994,[5] este autor quien ha escrito un sinnúmero de artículos sobre los problemas internos de la articulación temporomandibular, es el autor de Functional surgery of the temporomandibular joint with conscious sedation for «closed lock» using eminectomy as a treatment: a case series.
Los pacientes con disfunción de la articulación temporomandibular representan aproximadamente 50% del total que acude a la consulta del cirujano oral y maxilofacial; de entre éstos, los desarreglos internos como el desplazamiento anterior del disco con y sin reducción son los causantes más comunes de alteraciones en la función de la articulación.[6]
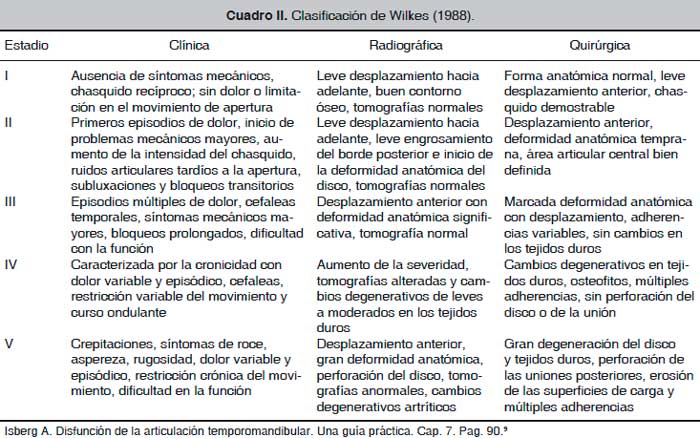
Pese a que la etiología y patogénesis mencionan un origen multifactorial de los desarreglos internos, es bien sabido que la posición del disco articular en relación con la cavidad glenoidea y el cóndilo es uno de los principales factores asociados a los síntomas que se presentan. Wilkes realizó en 1988 una clasificación basada en la clínica, hallazgos radiográficos y hallazgos quirúrgicos para determinar el estadio de los desarreglos internos (Cuadro II).
La plicación del disco condilar es un procedimiento utilizado en el tratamiento de los desarreglos internos, fue descrita por primera vez por Toller en 1974, desde entonces se han reportado varias modificaciones (1979 Mc Carthy, 1987 Walter y Alamanchi, 1987 Weinberg y Cousens, 2005 Cavalcanti).
En la actualidad se ha visto que por medio de la sedación pueden obtenerse diferentes grados del estado de alerta, Richmond los clasifica con base en las respuestas verbales y motoras (Cuadro III), un nivel de sedación -3 de RASS presenta a un paciente con sedación moderada que se mueve y abre los ojos al llamado, no dirige la mirada, responde a órdenes verbales, por lo que el uso de la sedación consciente deja al paciente continuar realizando movimientos funcionales, permitiendo una reposición y adaptación más apropiada de acuerdo con sus movimientos fisiológicos. Existen diferentes tipos de sedantes como las benzodiacepinas, barbitúricos, hipnóticos, fármacos disociativos y óxido nitroso. El uso y la seguridad de la sedación en el campo de la cirugía maxilofacial están registrados en diversos estudios; Rodgers y Rodgers7 reportaron en 2011 que la incidencia de complicaciones con el uso de sedación es relativamente baja, siendo los más afectados aquellos pacientes en quienes no se utilizó propofol ni metohexital durante la inducción de la sedación.[4] Del mismo modo, Braidy y cols.[8] reportaron en 2011 que el índice de complicaciones con el uso moderado de sedación es similar al producido por el uso de anestésicos locales en la cirugía maxilofacial y que estas complicaciones pueden estar relacionadas con reacciones no deseadas de las benzodiacepinas.[7]
En el año 2006, Garip y Gurkan[10] realizaron un estudio en el que comparaban la utilización de midazolam y midazolam combinados con remifentanil y su efecto en la cooperación transoperatoria así como la eficacia clínica en pacientes intervenidos quirúrgicamente. Esto ofrece una alternativa en el manejo de procedimientos quirúrgicos en la región maxilofacial, al mismo tiempo que permite contar con una amplia gama de posibilidades para lograr una sedación endovenosa adecuada con resultados quirúrgicos óptimos.
Siendo los desarreglos internos un motivo de consulta frecuente en los servicios de cirugía oral y maxilofacial, es imprescindible desarrollar nuevos métodos para mejorar el resultado en el tratamiento quirúrgico de dichos pacientes; la sedación endovenosa es bastante útil para valorar los movimientos fisiológicos naturales del paciente durante la cirugía y observar directamente la dinámica del movimiento posterior a la plicación o discoplastia del disco y así mejorar los resultados en chasquidos y sintomatología dolorosa a largo plazo. Evidentemente la sedación endovenosa ofrece múltiples ventajas sobre la anestesia general al tratar este tipo de pacientes. La gran variedad de medicamentos con los cuales puede realizarse la sedación endovenosa nos ofrece un sinnúmero de posibilidades; en nuestra experiencia la sedación con fentanil y midazolam proporciona un buen estado de sedación en la escala de Ramsey de -1 a -3, con el paciente consciente y cooperador en la escala de Ramsey -1, con buenos resultados en la recuperación postquirúrgica. Es importante valorar y comparar los distintos medicamentos disponibles para la sedación y así obtener mejores resultados.
Los resultados postoperatorios fueron bastante aceptables, lo que nos sugiere que la cirugía de articulación temporomandibular realizada con sedación endovenosa es una buena opción con resultados favorables en el postoperatorio inmediato, así como en el postoperatorio tardío.
Conclusiones
Concluimos que la única manera de poder apreciar directamente el problema funcional interno del disco articular y su solución quirúrgica es mediante: la cirugía funcional bajo sedación endovenosa y anestesia local.
María Iliana Picco Díaz, José Luis Molina Moguel, Alejandro Cerra Balza,
Pablo Iván Hernández Chávez, Agustín Monroy Carvajal, Carlos Eduardo Piña Ramírez
Bibliografía
1. Molina-Moguel JL, García-López A. Empleo de neuroleptoanalgesia adicionada de Diazepán para procedimientos de cirugía bucal y maxilofacial. Rev ADM. 1986; 43 (3): 96-99.
2. Molina-Moguel JL, Martinez A, Castillo J. Mexico, T.M.J. Surgery under intravenous sedation and local anestesia (clinical follow-up of 15 patiens). European Association for Cranio-Maxillo-Facial Surgery 9th Congress Athens, Greece. September 1988, abstracts: 8.
3. Goss AN. The opinions of 100 international experts on temporomandibular joint surgery. Int J Oral Maxillofac Surg. 1993; 22: 66-70.
4. Stassen LF, O’Halloran M. Functional surgery of the temporomandibular joint with conscious sedation for “closed lock” using eminectomy as a treatment: a case series. J Oral and Maxillofac Surg. 2011; 69: e42-e49.
5. Stassen LF, Currie WJ. A pilot study of the use of eminectomy in the treatment of closed lock. Br J Oral Maxillofac Surg. 1994; 32: 138.
6. Castillo-Alemán JR, Picco-Díaz MI. Reposición y plicación del disco articular en el desplazamiento anterior sin reducción. Reporte de un caso. Revista Odontológica Mexicana. 2011; 15 (1): 46-52.
7. Rodgers S, Rodgers M. Safety of intravenous sedation administered by the operating oral surgeon: the second 7 years of offi ce practice. J Oral Maxillofac Surg. 2011; 69: 2525-2529.
8. Braidy HF, Singh P, Ziccardi VB. Safety of deep sedation in a urban oral and maxilofacial surgery training program. J Oral Maxillofac Surg. 2011; 69: 2112-2119.
9. Isberg A. Disfunción de la articulación temporomandibular. Una guía práctica. Cap. 7. Brasil: Editorial Latinoamericana; 2001. p. 90.
10. Garip H, Gurkan Y, Toker K, Goker K. A comparison of midazolam and midazolam with remifentanil for patient-controlled sedation during operations on third molars. Br J Oral Maxillofac Surg. 2007; 45: 212-216.
11. Gutiérrez JA, Bilbao VA et al. Manual de analgesia y sedación
en urgencias de pediatría. 1a Madrid, España: Ergón; 2009.